滲出性中耳炎とは
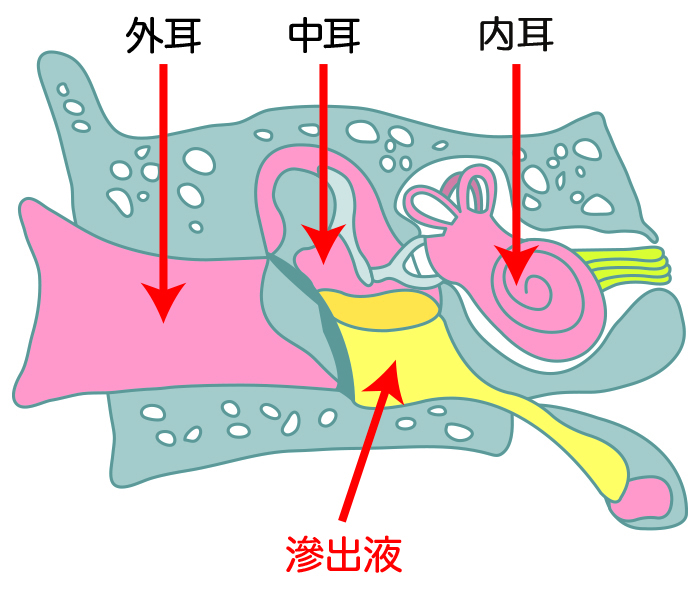
滲出性中耳炎(しんしゅつせいちゅうじえん)とは、耳管が正常に機能せず、鼓室(中耳)に液体がたまっている状態をいいます。
急性中耳炎との違い
滲出性中耳炎は、鼓室に液体が貯留し、急性炎症症状がないものと定義されています。
一方で、急性中耳炎でも鼓室に膿汁がたまることがありますが。急性中耳炎では耳痛、発熱、鼓膜の発赤・腫脹を伴います。このような痛み、発熱、発赤・腫脹のことを急性炎症症状といい、滲出性中耳炎と急性中耳炎はこの有無で区別されます。
滲出性中耳炎の原因

滲出性中耳炎の本態が耳管機能不全であることは先に述べました。それでは耳管機能の悪化を引き起こす原因はなんでしょうか。
鼓室側の原因
鼓室に何か病気が起これば耳管の通りを悪くする大きな原因になります。その代表的な病気が急性中耳炎です。
急性中耳炎は鼻咽腔から耳管を通って鼓室に細菌が感染し、炎症を起こす病気です。鼓膜や鼓室粘膜の発赤、腫脹をおこし、時には鼓室に膿汁がたまります。鼓室粘膜の腫れによって耳管の開口部が狭くなり、耳管の通気性が低下します。
急性中耳炎は1回おこしただけでも滲出性中耳炎に移行してしまうことがありますが、繰り返しおこす方がその確率が高くなります。
鼻咽腔側の原因
鼻咽腔(びいんくう)は鼻腔と咽頭をつなぐ部位で、上咽頭ともいわれます。耳管はここに開口しており、滲出性中耳炎の発症には重要なところです。鼻咽腔は鼻腔と連続した空間なので、色々な鼻の病気が耳管機能低下の原因となります。もちろん、鼻咽腔そのものの病気でも耳管機能不全は起こります。
鼻咽腔の病気
代表的なものがアデノイドです。アデノイドは咽頭扁桃という鼻咽腔にある扁桃組織が腫大したものです。アデノイドは成長期の5~6歳頃に最も大きくなり、その後は徐々に縮小するのですが、その程度には大きな個人差があります。アデノイドが大きくなると耳管が圧迫され、耳管の通りが悪くなります。
アデノイドが大きいと鼻閉の原因ともなるため、蓄膿など副鼻腔炎(後述)を治りにくくし、そのことも耳管機能の悪化に間接的に影響します。
小児ではアデノイドが耳管機能不全に関係する代表的な病気ですが、大人では鼻咽腔に癌ができ、滲出性中耳炎の原因となることがあります。50~60歳代の成人で滲出性中耳炎からこの部の癌が、ごく稀に発見されることもあります。
鼻の病気
アレルギー性鼻炎、副鼻腔炎がその代表的なものです。どちらも鼻粘膜の腫脹をおこし、そのために耳管の開口部を通りにくくします。
アレルギー性鼻炎と副鼻腔炎は幼小児の滲出性中耳炎の要因というばかりでなく、急性中耳炎の原因にもなるので、これらの鼻の病気は滲出性中耳炎に直接にも間接的にもかかわっていることになります。
耳管そのものの原因

年齢による機能低下
耳管機能は10歳くらいまでは未熟で、50~60歳代以降は徐々に低下してきます。滲出性中耳炎はその2つの年齢層で多くみられます。鼓室や鼻咽腔に原因となるような病気がなくても、耳管そのものの機能不全が滲出性中耳炎の発症に大きく関わっています。
先天性疾患
耳管を開放する筋肉の異常によっても耳管機能不全がおこります。ほとんどの場合は先天性の病気で、代表的疾患は口蓋裂です。口蓋裂では耳管を開放させる筋肉そのものが欠損していたり、筋肉の付着部位が正常な位置にないといわれており、そのため生まれつき耳管の機能が悪いままとなります。口蓋裂に合併する滲出性中耳炎は大変治療が困難なことが多く、慢性中耳炎に移行することも少なくありません。ほかにもダウン症候群でも滲出性中耳炎が発症しやすいことが知られています。
滲出性中耳炎の症状

難聴
鼓膜が外側から押される(内側から引っ張られる)と、鼓膜自体が張りつめた状態となり、外から入ってくる音に対する反応が鈍り、聴力が低下します。
さらに鼓室に滲出液が溜まると、鼓膜だけでなく、耳小骨の動きも制限されるため、さらに強い難聴になります。幼小児では自分からこのような症状を訴えることはほとんどありません。ご家族が日頃から難聴のサインを見逃すことのないように、注意深く見守ることが大切です。
耳の不快感
乳幼児でも、やはり大人と同じような、もしかしたら大人以上の不快感があり、大きなストレスを強いているかもしれません。いつも首をかしげている、よく耳を触る、などの動作は滲出性中耳炎が原因であることもあります。
また、耳が変、耳が気持ち悪いというような症状も、難聴からきているのか、あるいは不快感そのものなのかもしれません。
平衡感覚の症状
お子さまのぎこちない、不器用、よく転ぶ、動作が不自然などの症状にも注意を払いましょう。
精神・心理的影響
滲出性中耳炎が原因でおこっている症状なのかどうか判定は容易ではありませんが、チューブ留置術(後述)などの治療で、以下の症状が劇的に良くなることが経験的にわかり、滲出性中耳炎によっておこる可能性のある症状ということができます。
- 会話が少ない
- 表情が乏しい
- 元気がない
- 怒りっぽい
- 夜中に目がさめる
言語・学習障害
滲出性中耳炎との関連性を判断するのは容易ではありませんが、言葉の遅れ、発音が不明瞭、間違って発音する、授業を普通に受けられないなどの症状が見られる場合があります。
滲出性中耳炎の検査
 診断は、顕微鏡で鼓膜を観察すれば容易です。一般に鼓膜は陥没していることが多く、中耳の貯留液が認められます。
診断は、顕微鏡で鼓膜を観察すれば容易です。一般に鼓膜は陥没していることが多く、中耳の貯留液が認められます。
そのほか、聴力検査、鼓膜の可動性をみるティンパノメトリーなどが行われます。また、CT検査が行われることもあります。
滲出性中耳炎の治療・手術
治療

子どもでは、中耳周囲の空間の発達がよい場合は、治療経過もよいので、保存的治療が基本になります。
耳管機能に影響する鼻やのどの炎症を取り除くため、鼻ネブライザーによる処置などが行われます。マクロライド系抗生剤の少量長期投与や、抗アレルギー薬、粘液調整薬、漢方薬なども併用されます。
手術
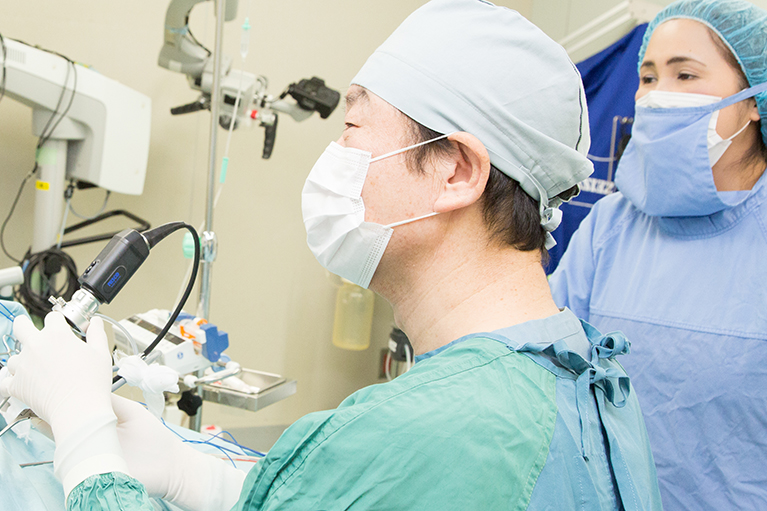
鼓膜切開
鼓膜を切開して鼓室内圧を正常化するとともに滲出液を吸引除去するものです。鼓膜切開によって外耳道から鼓室内に空気が流入するため、一瞬にして鼓膜内外の気圧差をなくすことができます。
鼓膜換気チューブ留置術
基本的な意義は鼓膜切開と同様、鼓室内圧の正常化と滲出液の排出促進です。鼓膜切開ではすぐに穴が閉じてしまうため、その効果をより長期間保つために考案された治療法です。
鼓膜に穴を開けて、穴がふさがらないように細いシリコン性チューブを置き、外耳道を経由して換気できるようにします。切開時に多少の痛みがあり、体が動くことで鼓膜に必要以上の穴が開いてしまうことを防ぐため、全身麻酔が必要になります。
中耳が正常化するまでは、チューブを長期間入れておくことが望ましいので、定期的に診察を受ける必要があります。また、チューブを置いた状態で耳に水が入ると中耳炎を起こす危険があるので、入浴時・水泳時などには耳栓を入れるなどの生活指導が必要です。
滲出性中耳炎のよくあるご質問

診療中によくあるご質問やホームページに寄せられた質問をまとめましたのでご覧ください。
ただ、ここをお読みいただく場合には、ご注意いただきたい点が二つあります。 一つは、少しわずらわしいと感じられるかもしれませんが、耳のしくみなど基本的な事項をやはりまずご理解いただいたうえで読んでいただきたいのです。もう一つは、文章の言葉をしっかり読んでいただきたいと思います。ご自分にとって都合がいいと感じる部分だけが印象に残りがちなことに注意してください。
4歳の息子が滲出性中耳炎で4ヶ月通院しましたが、治りません。そこではまだ鼻にゴム球をつけて空気を送る治療を続けるとのことです。別の耳鼻科では手術を勧められました。プールも心配です。どうしたらいいでしょうか。(31歳 女性)
滲出性中耳炎は治療経過が長くなることが多いですから、すぐに治らないからといって心配し過ぎないようにしてください。治療はご質問の中にある、通気という治療を繰り返し行うのが一般的ですが、私は小児には通気を一切行わず、自然経過にまかせて治らなければ手術をお勧めしています。
このように治療方針は異なることが多いですから、ご両親が信頼できると感じられる医師の治療を受けるしかないのではないでしょうか。プールをどうするかも医師によって意見が違います。私はお子様がプール好きなら入ってもらうようにしています。
滲出性中耳炎はお母さんの悩みの種になることが多いのですが、一人で悩まず、どんなことも医師に相談してください。
4歳の息子が滲出性中耳炎です。この2ヶ月、ゴム球を使って、鼻から耳に空気を送る通気と鼻のネブライザー治療を続けています。先生のホームページではあまり効果がないとのことですが、本当のところはどうなのでしょうか。(28歳 女性)
最新の情報(世界の医学論文)から判断しますと、小児の滲出性中耳炎は頻繁に通院して耳管通気をしたり、鼓膜切開をしてもほとんど治療効果はないとされています。
このように耳管通気は世界的には治療効果がないとされ、諸外国ではほとんど行われておらず、日本独自の治療として残っているものです。しかし、伝統的な治療法で、治療効果があると根強く信じている医師も多く、現在でも我が国では一般的な治療法なのです。 ですから、耳管通気を必要のない治療法と主張すると、多くの耳鼻科医からは反発されるでしょう。結局、私は欧米の評価の高い論文の成果を信じた治療方針をとっており、我が国で通気治療をなさっている先生方は伝統的な治療を経験に基づいて行っておられるとしか言いようがないのです。
事実、私は小児の耳管通気は一切行わず、鼓膜の状態が悪化しないかどうか、聴力はどうかということを最初の数カ月は観察するだけです。これで、滲出性中耳炎の治癒率は従来の頻繁に受診し、通気を行うことと全く変わりません。面倒な通院が減るので、労力とお金の節約になります。
ですから、私からしますと、いいこと尽くめなのですが、世の中そう簡単にことが運ぶわけではありません。まわりの開業医がどこも耳管通気をするので、お母さん方にもこの治療法が半ば常識化しているのです。ですから、耳管通気をしないと逆に不信感をもたれることもめずらしいことではありません。「先生、耳管通気はしていただけないのですか」と尋ねられます。そこではあまり他院の治療をけなすことになっては問題ですので、「通気は必要ないと思いますけれど」と曖昧な返事にならざるを得ないのです。